|
La Dre Marie Leclaire est psychologue (Ph. D.). Elle pratique au GMF-U Notre-Dame et est professeure adjointe de clinique au Département de médecine familiale de l’Université de Montréal. Le Dr Philippe Karazivan est médecin de famille au GMF-U Notre-Dame et ancien co-directeur du Bureau du patient partenaire à la Faculté de médecine de l’Université de Montréal. Mme Tiffany Clovin est patiente partenaire et directrice adjointe du Centre d’excellence sur le partenariat avec les patients et le public. |
Le partenariat pour rendre visible ce qui soigne
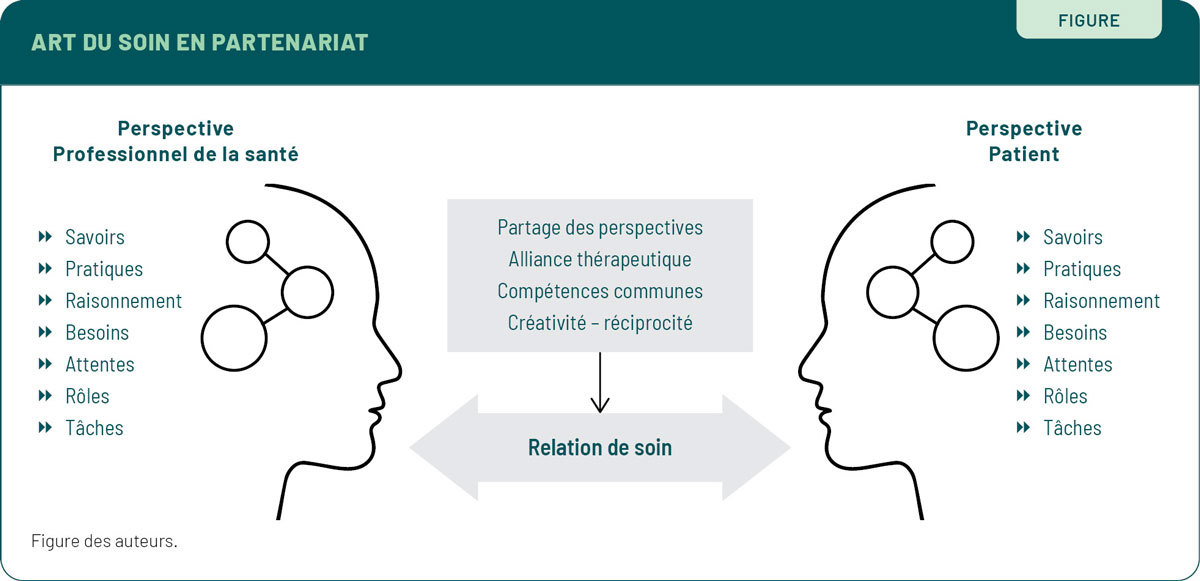
Marie Leclaire : Bonjour Tiffany et Philippe ! Merci d’avoir accepté de nous parler des nouvelles perspectives en matière de partenariat patient. Dans vos plus récents travaux sur le partenariat patient à l’Université de Montréal, vous présentez un modèle de l’art du soin en partenariat. Ce modèle, illustré dans un schéma (figure), met en lumière les facultés humaines les plus importantes à cultiver pour incarner cette approche. Comment et pourquoi en êtes-vous venus à créer ce modèle de l’art du soin ?
Tiffany Clovin : Le partenariat visait d’abord à promouvoir la participation des patients à leurs soins, à reconnaître la valeur des savoirs expérientiels liés à la vie avec la maladie et leur complémentarité avec l’expertise des professionnels de la santé et des services sociaux. Les patients partenaires sont ainsi devenus des acteurs incontournables de l’enseignement, de la recherche et des processus décisionnels des services de santé au Québec1-4. Au fil de notre engagement, nous avons compris que le savoir patient ne se limite pas au seul vécu de la maladie. Nous construisons aussi des savoirs liés à l’art du soin : sur les trajectoires de soins, sur la manière de faire entendre nos besoins, de choisir ce qu’il convient de dire et de taire, et de collaborer. Ces savoirs, souvent relégués aux marges, existent déjà, mais demeurent bien souvent invisibles. Grâce au modèle du partenariat, il devient possible de les expliciter et de les inscrire dans une histoire commune. Rendre visible un savoir, c’est le renforcer, le rendre plus puissant.
Philippe Karazivan : Pour moi aussi, le partenariat permet d’expliciter ce que l’expérience m’a appris : des pratiques du soin souvent laissées dans l’ombre. Le problème en médecine, c’est l’invisibilité de ces pratiques, autant pour les médecins que pour les patients. Sur ce point, les perspectives convergent. L’art du soin est quelque chose que le système tend à rendre invisible. Le modèle du partenariat, c’est de le rendre visible et de montrer ce qui soigne vraiment dans la rencontre entre médecin et patient.
Marie Leclaire : Cette invisibilité des savoirs m’intrigue, car en psychologie, je crois que nous avons tendance à accorder plus d’éclairage à ces pratiques. Je pense, par exemple, au concept d’alliance thérapeutique qui nous est très utile (voir l’article des Dres Florence Bouvet-Bouchard, Marie Leclaire, Marie-Pierre Codsi et de M. Vincent Montpetit intitulé : « Quand la relation est plus difficile… l’alliance thérapeutique en partenariat », dans le présent numéro). Quels exemples concrets pouvez-vous donner de cette invisibilité des pratiques de soins en médecine de part et d’autre ?
Philippe Karazivan : J’entendais hier mon collègue dire qu’il était content d’avoir pratiqué de la vraie médecine tout l’après-midi. Entre médecins, on sait très bien ce que ça veut dire, on comprend tous de quoi il parle : il a posé des diagnostics et prescrit des examens et des traitements. C’est facile à quantifier, à évaluer, à documenter : le rôle est clair, c’est valorisant. Mais ça pose la question de savoir ce que l’on fait le reste du temps. Si on pouvait assister à une entrevue clinique, puis regarder ce qui est écrit dans la note, la différence, au fond, c’est ça qui nous intéresse. Pour qu’il y ait du soin, il a fallu que le patient et moi nous entendions et alignons nos récits, celui de l’expérience vécue dans son corps et celui des défaillances organiques que je connais. Nous tricotons nos récits afin de trouver le meilleur soin. C’est ça l’art du soin. Et nous avons, nous médecins, peu de mots pour en rendre compte.
Tiffany Clovin : Pour moi, un bon exemple du caractère invisible de l’art du soin, c’est lorsque les patients se concertent pour expliquer sur quoi mettre l’accent dans une consultation avec tel ou tel médecin. L’art du soin, c’est finalement assez intrigant, ce n’est pas explicite. Je vis souvent les rencontres médicales comme un sprint. J’ai tout un parcours de vie avec la maladie; le médecin n’en voit qu’un petit bout à partir duquel il prend plusieurs décisions. Je dois donc choisir mon script. J’essaie d’y avoir assez pensé pour arriver avec le récit le plus clair possible, des questions claires. Puis la consultation se passe, avec de nouvelles informations auxquelles je ne sais pas comment réagir. Il y a tellement de mystère entourant le rôle du médecin que cela peut créer beaucoup de tension dans la relation. Ces tensions n’ont rien à voir avec les qualités morales des médecins. Les médecins peuvent avoir beaucoup d’empathie, de délicatesse, mais en tant que patient, on ne comprend pas toujours ce qu’on attend de nous, ce que la médecine attend de nous.
Par exemple, j’ai démissionné de mon travail parce qu’il n’était plus possible pour moi de travailler avec mes douleurs en attendant une opération. Bien plus tard dans mon parcours, un médecin me demande si j’ai besoin d’un arrêt de travail. Là, je me suis demandé : était-ce normal d’avoir démissionné avant cette rencontre ou étais-je dans l’erreur ? C’est ce genre de conseil sur l’art du soin que je pourrais, par exemple, donner à un patient en début de parcours. Je voudrais le renseigner sur le rôle des différents professionnels qu’il peut croiser dans sa trajectoire, les attentes qu’il pourrait avoir, les choses qu’il pourrait être en droit de demander.
Philippe Karazivan : Cela me fait penser aux logiciels d’IA qui proposent d’écrire nos notes médicales. J’ai commencé à en tester un : c’est extraordinaire, le gain de temps est considérable. Mais cet outil tend à évacuer la plupart des dimensions de l’art du soin. Ce n’est pas du tout une critique : il est d’usage, dans les notes médicales, de s’en tenir aux faits et aux actes en s’attardant peu aux dimensions propres du soin. Mais si l’on réfléchit à l’invisibilité du soin, un point essentiel apparaît : si le logiciel est capable de les évacuer, il est aussi probablement capable de les mettre en lumière ! Il sait ce qu’il ne doit pas écrire dans la note ; cela pourrait donc y figurer , si on décidait collectivement que c’est important.
Cultiver des facultés humaines en réciprocité
Marie Leclaire : Que faut-il cultiver en soi comme médecin ou comme patiente pour travailler en partenariat ?
Tiffany Clovin : J’ai compris pour ma part quelque chose d’important : le partenariat me permet d’exister comme sujet dans une relation de soin. Les rencontres où il y a une connexion sur l’art du soin, moi j’en sors vivante, parce que je me sens reconnue dans ma capacité à créer du soin. C’est puissant de passer d’une expérience individuelle et solitaire comme peut l’être celle de la vie avec la maladie, à quelque chose de collectif. Il faut accepter d’être créatif, curieux et de partager le pouvoir de décision. Je peux aller chercher par moi-même plusieurs savoirs experts sur les maladies avec l’IA, d’autres patients ou des lectures. Ce dont j’ai besoin, c’est qu’on ajuste avec moi ces savoirs à mon trajet en déterminant ensemble ce qui est approprié pour moi à cette étape de la maladie. Que ces discussions me donnent plus de pouvoir pour continuer à cheminer dans mon parcours. Je me souviens d’une consultation où le médecin m’a expliqué mon diagnostic et ce qui se passait dans mon corps avec un dessin. Ce bout de papier est devenu le lieu de notre compréhension commune. Je lui posais des questions, et il ajoutait des éléments au dessin en m’expliquant. Enfin, je savais quoi faire !
Philippe Karazivan : Ce que les patients attendent, ce n’est pas toujours que j’écoute leur plainte pour en arriver au bon diagnostic ou au meilleur traitement possible fondé sur des données probantes. C’est parfois ça, mais parfois aussi le patient veut que je m’arrime à ce qu’il fait pour se soigner : comment l’aider à faire un bout de chemin, à mieux se soigner en lui partageant mes savoirs, mes techniques, mes examens, mes molécules. Le but d’une consultation n’est pas juste de régler le problème du patient. C’est aussi de faire du patient un meilleur soignant de lui-même pour la fois suivante, l’amener un peu plus loin dans son parcours. Je considère que le patient, comme moi, raisonne cliniquement. Ça m’a pris du temps avant d’être capable d’assumer que c’est ça mon boulot principal : placer mon approche biomédicale au service du patient et pas l’inverse. Même si ce n’est pas ça notre langage, même si les dossiers, l’agrément, les normes et les actes facturables ne parlent pas ce langage. Le soin, ça nous appartient à tous, à chaque citoyen.
Tiffany Clovin : Comme l’illustre notre schéma (figure), médecins et patients doivent cultiver les mêmes facultés humaines pour exercer l’art du soin. Le soin exige de naviguer entre la perspective biomédicale dans son abstraction et le terrain concret et réel du soin5. Cela suppose un exercice de jugement au sens éthique du terme, un trajet ayant considéré plusieurs angles. Comme patiente, je veux participer à ce trajet. J’apprécie comprendre la trajectoire diagnostique du médecin et sa capacité à la réajuster en fonction de mes réels besoins. Je pense à ce qui m’arrive, je me soigne mais le médecin aussi. Il faut s’accorder, développer une alliance.
Philippe Karazivan : Être en réciprocité, c’est aussi partager les contraintes, puisque la rencontre clinique est une traversée commune. De la même manière que Tiffany ne veut pas se sentir seule dans ces décisions de soin, je ne veux pas non plus me sentir seul dans des cadres qui imposent des contraintes. J’explicite mon cadre, j’explicite les normes. En consultation sans rendez-vous par exemple, si je dispose de 15 minutes pour un problème complexe, je le dis. Car ce lieu est avant tout un espace de collaboration où je reçois un autre soignant, soit le patient lui-même. À moi de comprendre rapidement son raisonnement, pour qu’on puisse s’assurer que le soin est le plus pertinent possible.
Tiffany Clovin : S’il y a des contraintes, de temps par exemple, j’aime mieux le savoir, car je peux moi aussi m’ajuster pour que cela devienne une consultation pertinente pour moi. Parfois on sait très bien ce qu’on vient chercher, mais on a peur d’être pris dans le rouage du rôle que le médecin se sent obligé de prendre. Par exemple, questionner mes habitudes de vie, ça peut être pertinent, si ça devient un véritable échange, mais si le médecin se sent obligé de faire de l’éducation sans me connaître, pressé par les 15 minutes du sans-rendez-vous, c’est assez inutile pour moi. Ça m’est arrivé de me faire sermonner parce que je n’étais pas à jour sur mon dépistage des ITSS. Je savais que je n’étais pas à jour, mais je connaissais aussi les raisons, liées à mon parcours, qui expliquaient ma tendance à procrastiner sur mes suivis. À ce moment-là, devant un médecin qui avait l’air débordé et épuisé, j’ai choisi de hocher la tête et de me taire sur ce parcours parce que j’ai pensé que ça serait complexe d’aborder cette question en 15 minutes.
Philippe Karazivan : Ce que notre schéma illustre, c’est quelque chose que tous les citoyens savent et font intuitivement. Le soin est toujours créatif et relationnel. Les médecins peuvent être experts de la maladie, mais personne n’a le monopole de l’art du soin. C’est quelque chose qu’on doit tous cultiver.
Des cadres collaboratifs soutenant le partenariat
Marie Leclaire : Vous parlez souvent d’expliciter les cadres en soutien au partenariat. Comme psychologue, je suis très sensible à cette importance du cadre, à sa fonction de tiers dans la relation thérapeutique. Le partenariat serait-il donc un cadre éthique ?
Philippe Karazivan : Durant notre éducation médicale, les normes issues de la médecine et de son approche clinique centrée sur le diagnostic prennent beaucoup de place. Nous développons une vision assez claire de ce que l’on peut ou ne peut pas faire, influencée par une culture de performance et une peur bleue de manquer un diagnostic ou de faire une erreur. On doit connaitre ses lignes directrices. On doit avoir de bonnes relations avec les patients. On doit être de bons soignants, avoir des dossiers bien tenus qui témoignent du fait qu’on a essayé avec chaque patient d’appliquer ce que la science nous présente comme étant le bon, le mieux, le plus responsable, le moins coûteux, la bonne pratique. On a ainsi tendance à penser qu’on fait de la bonne médecine quand on applique bien ces lignes directrices. La conséquence est que plusieurs patients risquent ainsi de se retrouver en travers du chemin d’un raisonnement clinique idéal, d’une conduite idéale et même d’une relation de soin idéale.
En travaillant avec les patients partenaires et d’autres professionnels, je me rends compte que je développe en effet un autre cadre de référence plus éthique. Faire de la bonne médecine, selon moi, c’est avoir un cadre qui permettra un trajet commun, accueillant pour le patient et pour moi. C’est parce que le cadre est inclusif et explicite que mon jugement clinique gagne en force et en crédibilité. Je sais ce que nous avons considéré ensemble pour prendre la bonne décision de soin en partenariat.
Tiffany Clovin : Nous avons beaucoup réfléchi dans les dernières années aux espaces que nous pouvons réinvestir collectivement, médecins et patients partenaires, pour redonner une visibilité à l’art du soin6. C’est vrai en clinique, mais aussi dans des comités qui organisent les services. Être patient partenaire autour d’une table d’experts, c’est souvent déstabilisant, on peut craindre de dire des idioties, ne pas se sentir libres de dire ce qui nous chicote. Comme patient ou comme citoyen, nous pouvons, à notre insu, nous déposséder nous-mêmes de nos pratiques de soin en donnant plus de pouvoir à la médecine que les médecins lui donne eux-mêmes ! À l’inverse, il arrive parfois qu’on devienne, aux yeux des médecins, le juge ultime des bonnes pratiques, comme si le balancier basculait d’un coup vers notre satisfaction à tout prix et notre vécu de patient. À mon avis, on doit dépasser cela. L’enjeu n’est pas de transférer le jugement ou le pouvoir, mais de le partager et d’éclairer les angles morts que nous avons tous.
Conclusion
Le secret est de toujours se demander ensemble ce qui soignera vraiment et de faire alliance autour de cela. Travailler en partenariat aide à débusquer les silos, les pressions nuisibles aux soins et les bris d’alliance. C’est vrai dans une rencontre clinique, mais c’est effectivement aussi vrai de l’implication des patients dans les secteurs organisationnels et décisionnels. Les patients n’ont pas seulement des savoirs sur les maladies, ils voient les angles morts de nos pratiques. Les patients partenaires sont une grande source de formation continue.
Date de réception : le 27 mai 2025
Date d’acceptation : le 23 août 2025
Ce que vous devez retenir
- Le partenariat patient-médecin rend visible l’art du soin, souvent ignoré ou marginalisé dans le système de santé.
- Ce sont les mêmes compétences d’écoute, de réciprocité et de créativité que patients et médecins doivent développer pour travailler en partenariat.
- Le partenariat offre un cadre éthique qui permet de soutenir le jugement clinique au-delà des normes en éclairant les trajectoires de soin individuelles et collectives.
La Dre Marie Leclaire, le Dr Philippe Karazivan et Mme Tiffany Clovin n’ont signalé aucun conflit d’intérêts.
Bibliographie
1. Berkesse A, Tourniaire N, Larget A et coll. Le partenariat avec les patients dans la formation initiale et continue des professionnels de la santé : raisons d’agir, types de contribution, degrés et niveaux d’engagement. Kinésithér Scient 2022 ; 644 : 33-9.
2. Berkese A, Karazivan P. Dumez V. Le déploiement du partenariat avec les patients dans la formation initiale des professionnels de la santé. Le partenariat de soin avec le patient : analyses 2020 ; 1 : 6-29. DOI : 10.46298/pspa.14136.
3. Dumez V, L’Espérance A. Beyond experiential knowledge : a classification of patient knowledge. Soc Theory Health 2024 ; (22) : 173-86. DOI : 10.1057/s41285-024-00208-3.
4. Karazivan P, Dumez V, Flora L et coll. The patient-as-partner approach in health care: a conceptual framework for a necessary transition. Acad Med 2015 ; 90 (4) : 437-41. DOI : 10.1097/ACM.0000000000000603.
5. Fleury C. Le soin est un humanisme. Paris : Gallimard ; 2019. 48 pages.
6. Deschênes B, Jean-Baptiste A, Matthieu É et coll. Guide d’implantation du partenariat de soins et de services. Vers une pratique collaborative optimale entre intervenants et avec le patient. Montréal : Université de Montréal ; 2014. 66 pages.